Varför behöver vi screening i första trimestern, när den utförs och vad den visar?
De första veckorna av graviditeten är en mycket viktig tid för både framtida mamma och hennes bebis. Under denna period lägger barnet alla vitala organ och system. För att läkare inte kunde missa en enda patologi utförs den första screeningen.
Kärnan i studien
Prenatala undersökningar är väldigt viktiga förfaranden som nyligen har uppträtt i Ryssland. Det utvecklades av specialister från hälsovårdsministeriet, som var oroade över den höga moder- och spädbarnsdödligheten. Ofta leder olika indikatorer till en ökning av dessa indikatorer. "Tyst" patologisom utvecklas under graviditet eller hos mamma eller hos barnet.
Läkare kallar screening specifika "screening". I detta fall identifieras alla kvinnor med någon graviditetspatologi. Patologiska förhållanden manifesterar emellertid inte alltid sig i de tidigaste veckorna. Det händer ofta att sådana sjukdomar uppträder endast under graviditetens andra trimester.
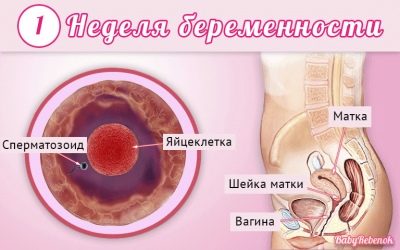
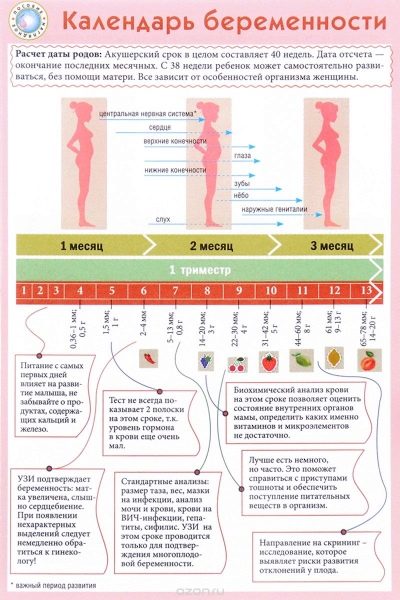
Läkare använder obstetriska veckor, inte månader, för att bestämma en term. De dela hela tiden med att bära en baby i flera lika långa perioder, som kallas trimester. Var och en av dem består av 12 förlossningsveckor. Den första screeningen utförs under graviditetens första trimester.
Det är viktigt att notera att förlossningsperioden inte motsvarar graviditetstiden, vilken framtida moms beräknar.
Vanligtvis betraktar de första graviditetsdatumet från den första kalenderveckan från uppfattningsdagen. I detta fall motsvarar 12 förlossningsveckan den 14: e kalenderveckan.
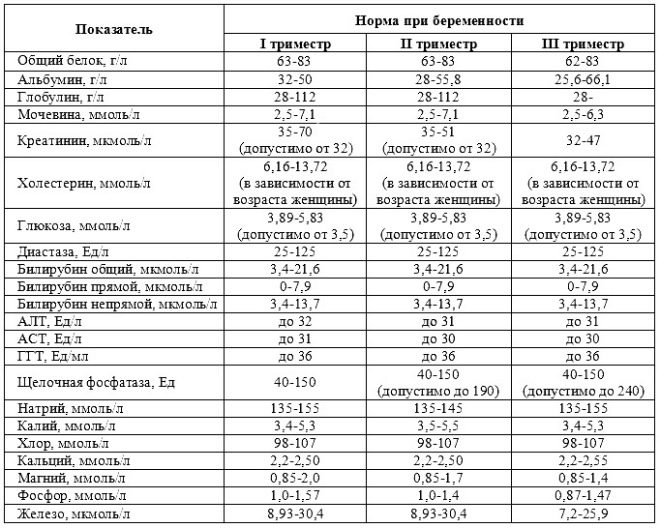
För hela graviditeten måste du spendera 3 sådana uppsättningar av studier. De hålls varje trimester. Komplexet av studier som genomförs under varje graviditetsperiod är olika. Detta beror på de dagliga förändringshormonerna hos en gravid kvinna, såväl som fostrets fysiologi.
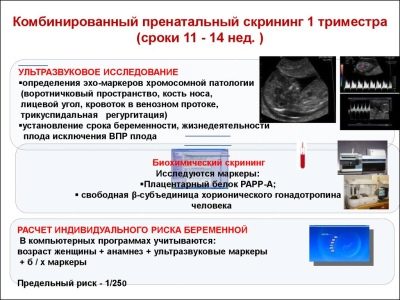
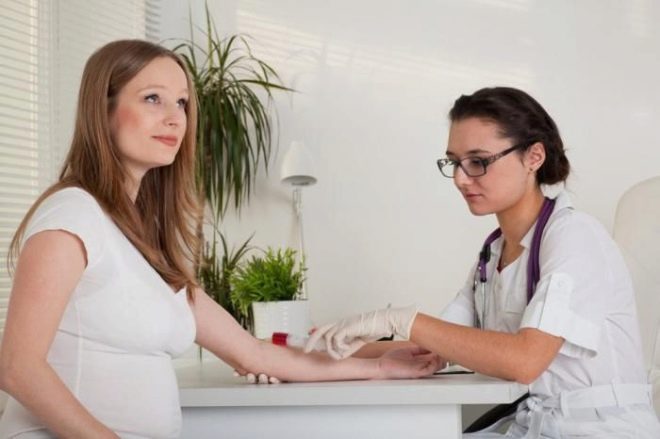
En omfattande screeningstudie omfattar leverans av vissa biokemiska analyser och obligatorisk ultraljud. Kombinerade metoder möjliggör mer exakta resultat. Utvärderingen av de erhållna resultaten utförs av en obstetrikare-gynekolog. Om doktorn, efter studien, inte kan utesluta förekomsten av genetiska sjukdomar i framtida mamma, hänvisar hon henne till ett samråd med genetiken.
datum
Vanligtvis genomförs den första screeningen vid 11-13 obstetriska veckor av graviditeten. Datum för det diagnostiska komplexet kan skiftas med 7-10 dagar av medicinska skäl.Den exakta tidpunkten för den första screeningen måste bestämmas gemensamt med en obstetrician-gynekolog, som observerar en gravid kvinna under hela graviditeten.
Varaktigheten av den första screeningen kan vara annorlunda. En sådan tidsdiagnostik sträcker sig vanligen i flera dagar. Mellan leverans av biokemiska analyser och ultraljud kan det ta några veckor. Det här är en helt vanlig situation och är ganska vanligt. Eventuella förändringar av forskningsdatum måste vara överens med din läkare.
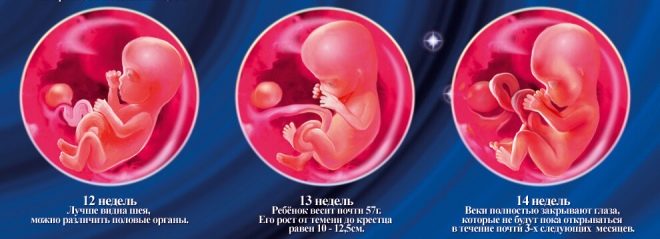
Denna period valdes av en slump: en ny fas av graviditeten börjar, som kallas foster. Tidigare kallade läkare foster. I slutet av den tolfte veckan av graviditeten kallar läkare barnet inte längre ett embryo, utan ett foster.
Vem borde inte sakna studien?
För närvarande rekommenderar läkare att ta en sådan studie för alla gravida kvinnor, utan undantag. Denna förebyggande medicinska procedur möjliggör tidig identifiering av farliga organogenespatologier hos foster.
De första 12 obstetriska veckorna - en tid av aktiv tillväxt och utveckling av alla inre barn av barnet. Effekterna av externa faktorer kan leda till att patologier bildas. Endast en omfattande diagnos kommer att göra det möjligt för dem att identifiera. Även vid denna tidpunkt är det möjligt att identifiera och associerade sjukdomar hos moderns interna genitala organ.
Läkarna rekommenderar att första mödrarna screenas under första trimestern, i vilken uppfattning inträffade efter deras 35-årsdag. Det är också viktigt att utföra ett sådant komplex av studier för alla gravida kvinnor med en belastad familjehistoria av genetiska och kromosomala sjukdomar.
Det finns också en hög åldersrisk för utvecklingen av dessa patologier. I det här fallet bör den första screeningen vara kvinnor som blir gravida efter 40 år. Framtida mammor, som ofta hade spontana missfall eller plötsliga graviditeter plötsligt avbröts, borde inte heller sakna en så komplex diagnos.
Läkarna rekommenderar screening under de första veckorna av graviditeten också till förväntansfulla mammor som har allvarliga samtidiga sjukdomar i interna organ.
Ett sådant diagnostiskt komplex är också nödvändigt för gravida kvinnor som lider av diabetes. Den farligaste är dess insulinberoende variant.
Om framtida mamma tar hela tiden hormonella eller glukokortikosteroida läkemedel krävs screening. Dessa medel kan ha en negativ effekt på fosterorganogenes. Om intaget av dessa droger inte kan avbrytas under hela perioden då en baby bärs, är det nödvändigt att kontrollera graviditeten.
Den första screeningen utförs nödvändigtvis och förväntade mammor som redan har barn som lider av genetiska eller allvarliga somatiska sjukdomar. Ökad genetisk risk är en orsak till den obligatoriska genomgången av en så komplicerad studie.
Dessutom utförs första trimesterns screening nödvändigtvis av gravida kvinnor som missbrukar alkohol eller fortsätter att röka. I detta fall ökar risken för bildandet av farliga intrauterina patologier flera gånger. Du bör också screenas om den förväntade mamman och fostret olika Rh-faktor.
Hur man förbereder?
Korrekt förberedelse är nödvändigt för att få tillförlitliga testresultat. Innan man tar biokemiska tester, föreskriver läkare framtida mammor att följa en lipidsänkande diet. Det utesluter användningen av feta och stekta livsmedel. Även alla livsmedel som är rik på kolesterol är förbjudna. Mättade fetter som kommer in i blodet tillsammans med mat kan orsaka falska resultat.
Observera en lipidsänkande diet innan den första screeningen ska vara 5-10 dagar före studien. Middag på kvällen för resan till laboratoriet bör göras så enkelt som möjligt, men näringsrik och högkalorisk.Bättre att ha en grund strömförsörjning var proteinprodukter. Du kan komplettera dem med någon spannmålsgarnering.
Att äta mycket grönsaker och frukter i 2-3 dagar innan screening-ultraljudet borde inte vara. De kan orsaka allvarlig gasbildning. Detta kommer att göra forskning svår. Tarmarna svullna med gas orsakar ofta fenomenet eko negativt.
Om framtida mamma fortfarande fortsätter att röka när du bär barnet, är det bättre att du inte gör det innan du går till laboratoriet. Nikotin, som finns i cigaretter, kan leda till förvrängda resultat. Utesluter också några drycker som innehåller alkohol i sin sammansättning.
Gå till lab should på en tom mage. Läkarna rekommenderar att man tar prov på morgonen, omedelbart efter att ha vaknat. Biokemiska tester som utförs på kvällen är ofta opålitliga. Du ska inte äta frukost innan du går till labbet. Den sista måltiden är middag.
Läkare tillåter att passera laboratorietester drick lite vatten. Att dricka mycket innan du utför en ultraljud i tidig graviditet borde inte vara. Detta kan leda till en stark fyllning av blåsan. Förkonsumtion av vätska kan endast krävas vid utförande av transabdominal ultraljud.
Stark fysisk aktivitet före den första screeningen bör uteslutas. Framtida mammor bör komma ihåg att även de vanliga hushållsaktiviteterna under graviditeten kan leda till en snedvridning av resultaten. Läkare noterar att den vanliga rengöringen av en lägenhet på tröskeln till en resa till laboratoriet kan leda till opålitliga testresultat.
Stark psyko-emotionell stress före studien bör också uteslutas. Nervösa eller oroliga framtida mammor borde inte inte bara före den första screeningen, men under hela graviditetsperioden.
Vidsträckt stress leder till störningar i de inre organen, vilket i slutändan leder till en snedvridning av resultaten.
Hur går det?
Screening är uppdelad i flera steg. Vanligtvis är den första camping resa till labbet. Du kan ta testen både på en vanlig kvinnoklinik och i en privat.
I det första fallet behöver du en remiss för tester, som obstetrician-gynekologen utfärdar för samråd. Denna medicinska form indikerar patientens personuppgifter, liksom den uppskattade graviditetsperioden.
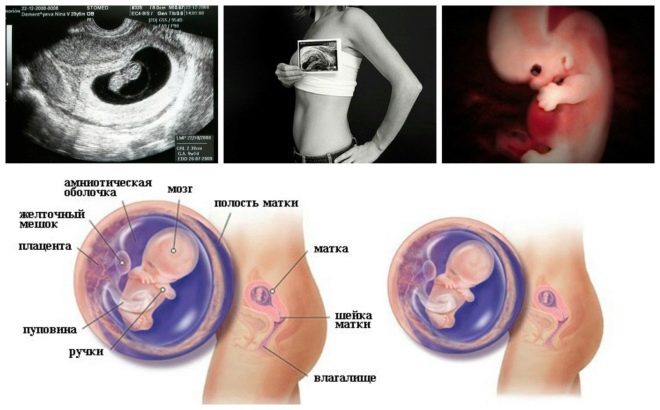
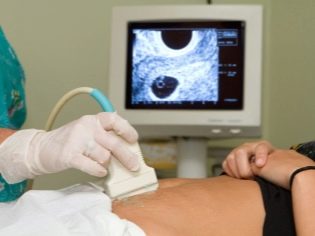
Nästa skärmsteg är innehav ultraljud. På sikt kan denna forskning göras på olika sätt. Om den gravida kvinnan inte har några medicinska kontraindikationer utförs transvaginal undersökning. För detta ändamål används en speciell ultraljudssensor, vilken sätts in i slidan.
Det finns ett antal medicinska kontraindikationer för att genomföra en transvaginal studie:
- Dessa inkluderar alla akuta sjukdomar hos moderns interna genitala organ.
- Akut kolpit eller vaginit är skäl att välja en alternativ ultraljudsmetod.
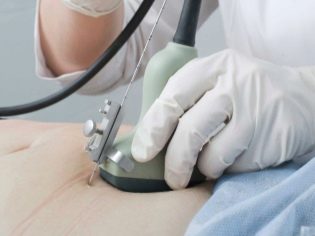
I det här fallet körs redan transabdominal undersökning. För hans beteende använder läkaren en speciell ultraljudssensor, som driver framtida mammas mage. Bilden i det här fallet visas på en speciell skärm - bildskärmen. Under studien kan framtida mamma se sin framtida bebis med doktorn. Vid en sådan undersökning kan också vara närvarande och pappa barn.
För att få bättre visualisering använder ultraljudsspecialister en speciell diagnostisk gel. Det appliceras på huden av en "gravid" mage omedelbart före proceduren. Du bör inte vara rädd för de aggressiva effekterna av denna gel till framtida mammor. Dess komposition är helt hypoallergen.
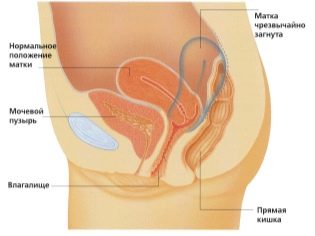
Ultraljudsundersökning utförs på en särskild soffa. Framtida mamma läggs på ryggen. I de tidiga stadierna av graviditeten är det möjligt att bedriva forskning i denna position.Endast i de situationerna när framtida mamma har en patologisk krökning av livmodern, kan du behöva vända till vänster eller höger sida.
Om studien genomförs på en vanlig klinik, ska kvinnan definitivt ta med en handduk med henne. Det kommer att krävas för att ligga på soffan.
Det är också nödvändigt att ta med speciella pappershanddukar eller servetter. De kommer att krävas för att radera rester av diagnostikgelén från buken.
Vad visar?
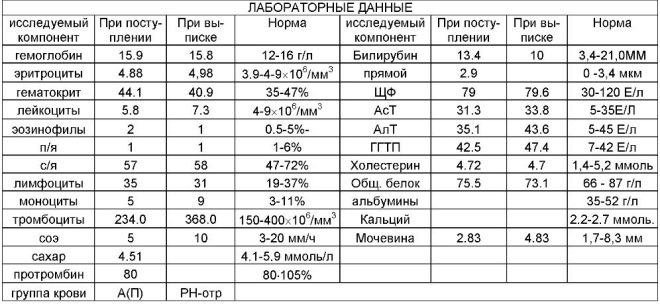
Under den första screeningen undersöker läkare flera viktiga biokemiska markörer. Eventuell abnormitet måste utvärderas av en obstetrikare-gynekolog.
Med flera graviditeter av tvillingar eller tripletter kan biokemiska indikatorer vid detta graviditetsstadium vara något annorlunda.
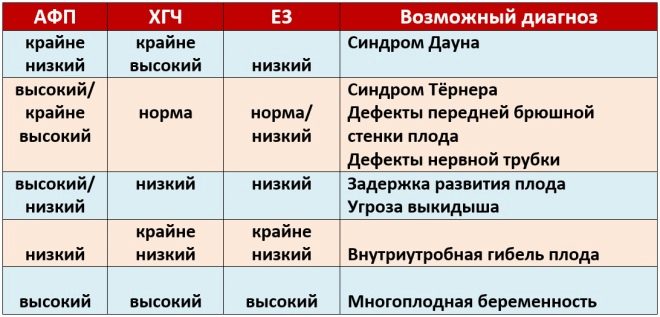
Om PAPP-A
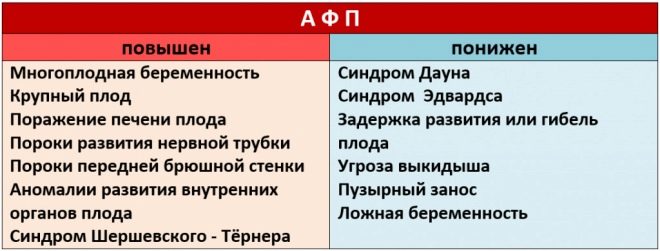
Denna specifika biokemiska markör används för att bedöma risken för genetiska och kromosomala avvikelser. Graviditetsrelaterat plasmaprotein A eller PAPP-A tillåter också att dessa sjukdomar identifieras vid relativt tidiga stadier av deras bildning. Detta ämne under fostrets utveckling produceras av placentan.
Leveransen av denna analys är obligatorisk för framtida mammor som har tänkt en bebis efter 35 år. En sådan studie bör också utföras hos kvinnor som har diagnostiserats med HIV-infektion eller parenteral hepatit B och C.
Normala värden för denna indikator beror väsentligt på graviditeten. På perioden 12 obstetriska veckor är detta kriterium 0,7-4,76 IE / ml. Nästa vecka är normen för denna indikator 1,03-6 IE / ml.
Om värdena under denna graviditet är betydligt lägre än normen, kan detta indikera närvaron av en genetisk patologi.
I denna situation kommer läkaren nödvändigtvis att skicka den framtida mamman för att genomgå ytterligare diagnostik.
Om choriongonadotropin
Under studien bestäms en viss b-fraktion av denna substans. Detta hormon kallas också hCG. Under hela graviditeten varierar koncentrationen av ämnet. Under de första veckorna är det maximalt. Innehållet i gonadotropin minskar signifikant omedelbart före födseln.
Gonadotropin efter uppfattningen, när äggcellen slår samman med spermacellen, ökar ganska starkt. I detta fall börjar korionen att producera de första delarna av HCG nästan under de första timmarna efter graviditeten.
Koncentrationen i blodet av detta ämne ökar signifikant i flera graviditeter, såväl som i vissa patologiska situationer.
Under andra trimestern stabiliseras denna indikator och ökar praktiskt taget inte. Denna situation kvarstår tills leverans. Minskningen i koncentrationen av hCG under graviditetens sista trimester är fysiologisk. Det är nödvändigt för naturlig förlossning.
För att underlätta användning har läkare skapat ett speciellt bord, vilket gjorde normala indikatorer på hCG. Obstetrician-gynekologer använder det i sitt dagliga arbete. Nedan är tabellen där normala gonadotropinindex ingår i den första screeningen:
Gestationsålder (i förlossningsveckor) | HCG-koncentration |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Om ultraljud
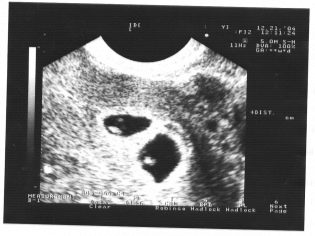
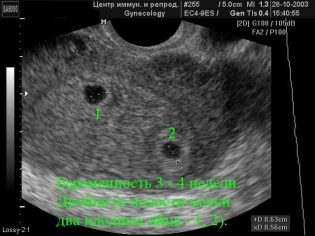
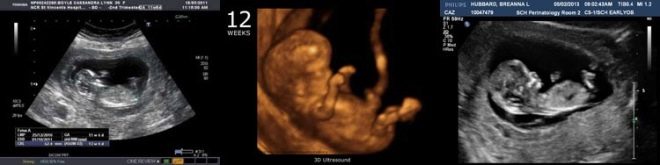
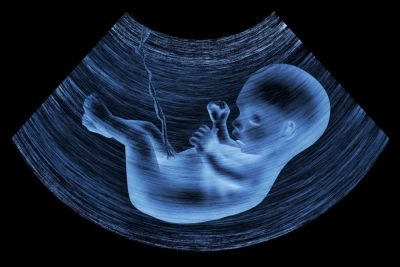
Tänk dig att den första screeningen utan ultraljud är omöjlig. Läkare har utvecklat flera kriterier för bedömning av intrauterin utveckling. De är olika i varje trimester av graviditeten.
De första veckorna av graviditeten är ganska tidiga. Frekvensen av tekniska fel och fel vid denna tid är ganska hög.
Under den första screeningen kan en erfaren ultraljudspersonal även avgöra barnets kön. Om framtida pojke eller tjej inte avviker från ultraljudsgivaren, så kan de ses ganska tydligt.
Bestäm det framtida barnets kön upp till 12 veckor är nästan omöjligt. Risken för fel i detta fall är mycket hög.
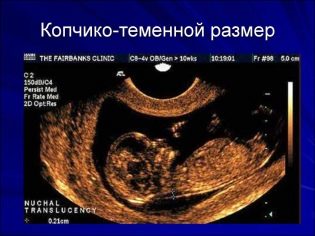
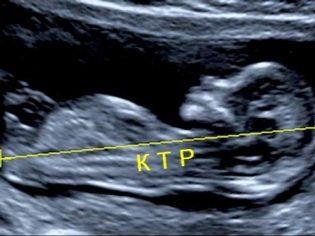
Om coccyx parietal storlek
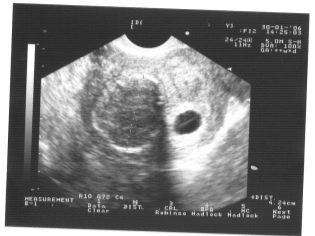
Kreativ parietalstorlek (CTR) är väldigt viktigt vid bedömning av fostrets intrauterin utveckling. Detta kriterium är nödvändigtvis jämfört med barnets vikt och graviditetens varaktighet. Det finns ett bestämt mönster - den "äldre" frukten, desto större är coccyx-parietalstorleken.
Under den första screeningen är de normala CTE-värdena följande:
- vid vecka 10 - 24-38 mm;
- vid vecka 11 - 34-50 mm;
- vid vecka 12 - 42-59 mm;
- vid vecka 13 - 51-75 mm.
Framtida mammor börjar oroa sig mycket om denna indikator avviker från normen. Panik borde inte vara. Små avvikelser från denna indikator kan inte bero på förekomsten av någon patologi. En liten KTR kan vara en miniatyrbarn. Särskilt ofta förekommer denna funktion hos barn, vars föräldrar också har liten storlek.
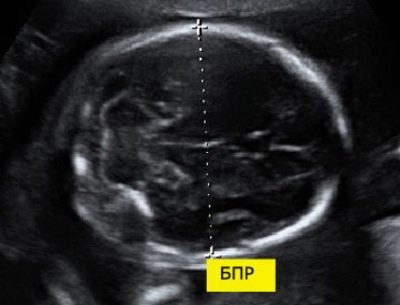
Pro biparietal storlek
För att beräkna denna indikator mäts det linjära avståndet mellan de två parietalstenarna. Läkare ringer också enkelt denna parameter - "Huvudstorlek". Bedömning av abnormiteter hos denna ultraljud låter dig identifiera farliga patologier hos fostret, varav några kan till och med leda till spontan abort.
Vid 11 veckors utveckling av foster är denna siffra 13-21 mm. Vid vecka 12 ändras den till 18-24 mm. En vecka senare är den här siffran redan 20-28 mm. Eventuella avvikelser från normen kan vara en manifestation av nya patologier.
För stort fosterhuvud med ett smalt bäck av moderen kan vara en indikation på en kejsarsnitt. Behovet av kirurgisk behandling är emellertid etablerad endast under graviditetens tredje trimester.
I en sådan situation rekommenderar läkare att du definitivt går igenom ytterligare två diagnostiska system.
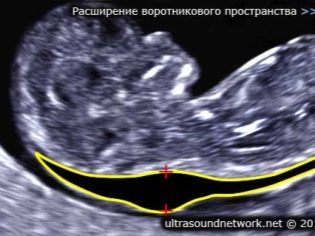
Om tjockleken på krageutrymmet
Även denna indikator är vad läkare kallar storleken på halsen. I utseende - det är en rundad utbildning. Det ligger mellan nacken och den övre ytan av fostrets hudveck. Det är ackumulering av vätska. Denna studie utförs exakt under graviditetens första trimester, eftersom nackvikten är väl visualiserad.
Kragstjocklek gradvis minskande. Redan vid den 16: e gravidveckan är denna bildning praktiskt taget inte visualiserad. Normala värden vid 12 obstetriska veckor av intrauterin utveckling är 0,8-2,2 mm. En vecka senare är detta värde redan 0,7-2,5 mm.
En förändring av denna indikator är vanligtvis en manifestation av trisomi. Dessa farliga patologier manifesteras av olika genetiska patologier.
Så här kan Edwards och Patau syndrom, Downs syndrom och Shereshevsky-Turners syndrom manifestera. Trisomi är en patologi när en annan "extra" tredje kromosom i stället för en binär uppsättning kromosomer förekommer i den genetiska uppsättningen.
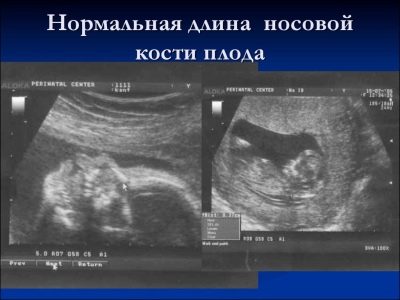
Om näsbenet
Denna benbildning är ett mycket viktigt kriterium för ultraljudsdiagnostik av den första screeningen. Näsbenet är långsträckt, har en fyrkantig långsträckt form. Detta är ett par utbildning. Under studien måste läkaren mäta längden på detta benelement. Vid 12-13 veckors intrauterin utveckling är näsbenet 3,1-4,2 mm i storlek.
Om detta benelement i barnet saknas kan det tala om närvaron av genetisk eller kromosomal patologi. Att minska längden på näsbenet är också en följd av nya sjukdomar.
Vid vecka 10-11 kan en erfaren ultraljudspersonal endast bestämma närvaron eller frånvaron av detta benelement.
Om hjärtfrekvensen
Denna viktiga parameter bestäms från den första screeningen och under alla andra veckor av graviditeten. Om hjärtfrekvensen avviker från normen, indikerar detta ett problem i fostrets kropp. Signifikanta avvikelser från denna indikator kan förekomma även med en mycket farlig patologi - placenta insufficiens.
Forskare har funnit att fostrets hjärtsmuskler börjar komma i kontakt i den tredje veckan efter befruktningen. Det är möjligt att bestämma detta tecken redan från den 6: e förlossningsveckan. För en korrekt bedömning av denna indikator korreleras hjärtfrekvensen hos fostret och dess moder.
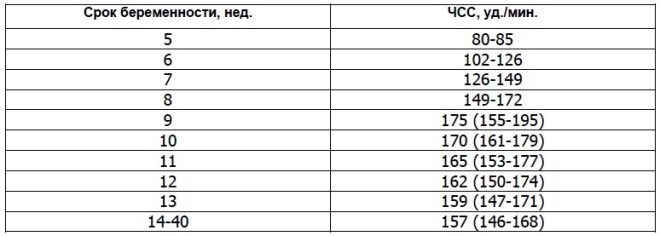
Vid 10 veckors graviditet är hastigheten på denna indikator 160-179 slag per minut. Vid vecka 11 - 153-178. Vid den 12: e veckan av graviditeten varierar denna siffra till 150-174 slag per minut.
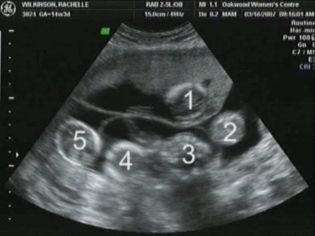
Under de första 4-6 veckorna av fosterutveckling Hjärtfrekvensen ökar med 3 slag per dag. Med hjälp av ultraljudsutrustning med hög precision är denna figur väldefinierad. För studien använder ultraljudsspecialister ett speciellt hjärntestläge, som kallas fyrkammare. Det låter dig överväga atria och ventriklarna.
Om olika oregelbundenheter upptäcktes under ultraljudsskärmen kan Doppler-bildbehandling vara nödvändig. Det hjälper till att upptäcka onormalt blodflöde i hjärtklaffarna.
Sådan uppblåsning kan indikera bildandet av en farlig hjärtsjukdom. För att korrigera de oegentligheter som härrör i detta fall kan kirurgisk hjärtoperation krävas omedelbart efter barnets födelse.
Hjärnans storlek är en mycket viktig parameter som studeras. Vid detta stadium av intrauterin utveckling kan läkare fortfarande inte utvärdera alla intracerebrala strukturer. Symmetrin i deras struktur talar om den normala utvecklingen av hjärnan.
Erfaren ultraljudsspecialister bestämmer också platsen för och strukturella egenskaper hos korionen.
Utvärdering av livmoderhalsstrukturen är en mycket viktig indikation. Under en ultraljudsundersökning utvärderar läkare också storleken och strukturella egenskaper hos de framtida moderns interna genitala organ.
Utvärdering av livmoderblodflödet är en mycket viktig indikator, som undersöks under den första screeningen. Eventuella patologier som detekteras på detta stadium är mycket viktiga i den framtida prognosen för graviditetens utveckling. Minskat livmoderblodflöde kan leda till en allvarlig komplikation - utvecklingen av fosterhypoxi.
Ökad livmoderton - ett mycket ogynnsamt tillstånd. Om läkare finner detta symptom under graviditeten, erbjuder de som regel den förväntande mamman till sjukhus "för bevarande". Där kommer hon att få den nödvändiga behandlingen som hjälper till att eliminera hypertoner och normalisera blodflödet i placenta.
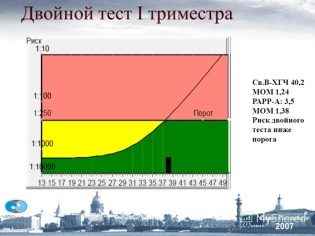
Om MoM
Flera median eller MoM är en specifik indikator som används av läkare för att identifiera genetiska avvikelser hos fostret. Den beräknas med hjälp av ett speciellt datorprogram.
För beräkningen krävs införande av de ursprungliga indikatorerna för framtida mamma, liksom resultaten av de erhållna resultaten från ultraljudet.
Läkare tror att priset är normalt från 0,5 till 2,5. För att korrekt tolka den erhållna indikatorn tar läkare också hänsyn till ett antal associerade sjukdomar hos en gravid kvinna, hennes ras, liksom andra nödvändiga parametrar. Avvikelser är manifestationer av genetiska eller kromosomala patologier.
Genetisk screening
Om efter undersökningen bestämma läkarna några tecken på genetiska sjukdomar hos barnet, skickas den framtida mammen säkert till ett genetiskt rådgivande samråd.
Att besöka denna läkare kommer inte heller att vara överflödig för kvinnor vars nära släktingar har några kromosomala sjukdomar. Burdened historia av olika medfödda abnormaliteter - en betydande anledning att vädja till familjen genetik för samråd.
Exempelvis är formuleringen "Risken att utveckla Downs sjukdom hos en bebis 1: 380" föreslår att av 380 friska barn kommer endast ett barn att ha denna medfödda sjukdom.
Obstetricians och gynekologer identifierar flera högriskgrupper.Kvinnor som omfattas av denna kategori borde definitivt hänvisas till ett samråd om genetik. Specialister tror att den höga risken att utveckla patologi är ett förhållande mellan 1: 250-1: 380.
Läkare utsöndrar flera av de vanligaste kromosomala patologierna, som ofta utvecklas under graviditetens första trimester:
- Patau syndrom är en av dessa sjukdomar. Det kännetecknas av trisomi 13 par kromosomer.
- Ytterligare 3 kromosomer i 21 par leder till utvecklingen av Downs sjukdom. I detta fall visas 47 istället för 46 kromosomer i den genetiska uppsättningen av barnet.
- Förlusten av en av kromosomerna i en barns karyotyp leder till utvecklingen av en mycket farlig genetisk sjukdom - Shereshevsky-Turners syndrom. Denna patologi manifesteras av en uttalad lag av det sjuka barnet i fysisk och mental utveckling från sina friska kamrater.
- Förekomsten av en ytterligare tredje kromosom på par 18 är ett tecken på Edwards syndrom. Denna patologi är extremt ogynnsam. Det är vanligtvis kombinerat med bildandet av många olika medfödda sjukdomar och missbildningar. I vissa fall kan denna medfödda sjukdomen vara oförenlig med livet.
Barn som har bildat Edwards eller Patau syndrom lever mycket sällan till ett år. Barn med Downs sjukdom lever mycket längre. Dock påverkas livskvaliteten hos dessa barn väsentligt.
Sådana "speciella" barn behöver noggrann vård och konstant uppmärksamhet hos sina föräldrar.
Genetisk screening utförs i alla länder. Samtidigt är endast listan över biokemiska analyser som ingår i undersökningen annorlunda. Omedelbart bör det noteras att indikationerna på abort i olika länder skiljer sig åt. Denna situation beror till stor del på bättre socialisering av personer med genetiska syndrom utomlands.
Genetiska sjukdomar är ganska farliga patologier. Inrättandet av en sådan diagnos endast genom resultaten av screeningen är inte klar. För att klargöra kromosomala patologier kan en genetiker förskriva ytterligare forskning till en gravid kvinna. Vissa av dem är invasiva.
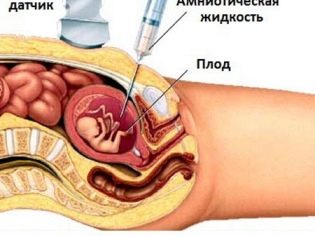
För att erhålla en genomisk samling av fostret utförs ofta chorionbiopsi. I vissa situationer krävs punktering av amniotisk urinblåsa. Denna studie kallas även amniocentes. Även under denna diagnostiska procedur tar experter bort fostervätskan för analys.
Placentalbiopsi är en invasiv studie som är nödvändig för att utesluta ett antal kombinerade patologier i fostermembranen. För att genomföra denna undersökning använder läkare speciella punkteringsnålar som genomtränger en gravid kvinnas hud. Det finns risk för sekundär infektion under denna procedur. Det är värt att utföra denna forskning endast under strikta medicinska indikationer för att utesluta förhållanden som är farliga för fostrets liv.
Med hjälp av cordocentesis kan läkare också avslöja olika patologier hos en bebis. För detta undersöks navelsträngsblod. Tidpunkten för ett sådant förfarande kan vara annorlunda. Ofta är behovet av en sådan invasiv undersökning samlad.
Många läkare tror att risken för att utveckla genetiska patologier är direkt relaterad till ålder.
Kvinnor som bestämmer sig för att bli barn efter 40 års ålder borde tänka mycket allvarligt på ett sådant beslut. Läkare rekommenderar ofta att de kontaktar att konsultera genetik fortfarande vid graviditetens planeringsstadium.
Om läkaren under undersökningen har fastställt tecken på farliga genetiska sjukdomar, måste han varna den framtida mamman om det. Oförenlig med livs patologier är absoluta indikationer på abort. Det slutliga beslutet av denna fråga förblir för kvinnan.
Avkodningsresultat
Tolk bara en analys eller ultraljud kan inte.För att etablera diagnosen krävs en obligatorisk omfattande bedömning av alla erhållna tester och sluten av ultraljud. Resultaten tolkas av en obstetrikare-gynekolog som övervakar en gravid kvinna. I svåra kliniska fall kan det vara nödvändigt att ha ett medicinsk samråd.
Edwards syndrom åtföljs också av en minskning av koncentrationen av PAPP-A i blodet. Även för denna patologi kännetecknas av onormalt humant korionisk gonadotropin. Denna sjukdom uppträder hos spädbarn med en frekvens av 1: 8000. Vid den första screeningen är det ganska svårt att identifiera medfödda anomalier hos de inre organen. De upptäcks av fostret redan under 2 och 3 screening.
Huvudindikatorerna för en ultraljudssökning hjälper läkare att identifiera olika patologiska förhållanden i fostret i de tidigaste stadierna av deras bildning. Således kan en ökning av biparietalstorlek vara ett tecken på en utvecklingsbråck i hjärnvävnad eller en växande neoplasma. Sådana patologier anses som regel oförenliga med livet och är indikationer på abort.
Hydrocephalus i hjärnan i fostret manifesteras också av en ökning av biparietalstorlek. För att bedöma detta patologiska tillstånd utvärderas dynamiken nödvändigtvis. För att göra detta föreskriver läkare flera upprepade ultraljud som krävs under graviditetens nästa trimester. Den negativa dynamiken i utvecklingen av detta tillstånd kan leda till abort och akut medicinsk behandling.
Erfaren specialister under den första screeningen kan också avslöja olika defekter i neuralrörets struktur. Läkare kallar detta patologiska tillståndet en meningoencefalocele. Corne de Lange syndrom är en mycket sällsynt genetisk patologi som är oförenlig med livet.
Cordbråck är en annan farlig medfödd missbildning, som åtföljs av flera störningar i de inre organen. I detta tillstånd faller de in i regionen av fostrets främre bukvägg. Denna patologi är extremt ogynnsam.
Avvikelser från normala värden i biokemiska analyser är mycket viktiga tecken på utvecklingen av genetiska sjukdomar. En minskning av PAPP-A manifesteras ganska ofta i Downs syndrom. Denna patologi, identifierad på denna period av intrauterin utveckling av fostret, kan vara ett tydligt tecken på spontan missfall eller spontan abort.
Smith-Opitz syndrom är en av de farligaste genetiska sjukdomarna som kan misstänkas under den första screeningen. Det beror på starka mutationer i den genetiska apparaten. Denna patologi kännetecknas av kombinerade störningar av kolesterolsyntes, nervsystemet, patologier och ortopediska störningar. Denna sjukdom uppstår inte så ofta - med en sannolikhet på 1: 25 000.
.
Ökad gonadotropin är också en följd av nya patologier i fostrets kropp. Förhöjd hCG kan också förekomma i vissa sjukdomar som uppträder i framtida mamma under graviditeten. Vanligtvis är svåra former av diabetes mellitus, liksom starka toxicosis.
Minskad hCG är ofta ett tecken på en patologisk graviditetskurs. Detta tillstånd kan också utvecklas med placentainsufficiens. Denna patologi kan leda till svår hypoxi. För att bedöma risken för bildandet av olika sjukdomar använder läkare ett särskilt program som heter Prisca.
Efter att ha utfört en sådan datordiagnos utfärdar den läkare som utför denna studie en slutsats i framtida mammas händer. Det identifierar alla identifierade patologier, liksom risken att utveckla genetiska sjukdomar.
Vad kan påverka resultaten?
Om graviditeten inträffade som ett resultat av in vitro fertilisering kan indikatorerna för biokemiska tester vara olika. I detta fall måste tolkningen av resultaten vara mycket noga:
- Diagnos utförs för var och en av barnen. I detta fall kan choriongonadotropin överstiga normala värden med 20% och PAPP-A, som regel, minskar.
- Överdriven vikt i framtida mamma är en annan faktor som kan leda till en snedvridning av resultaten. I detta tillstånd ökar alla de studerade hormonerna. Om den framtida mamman har tecken på kroppsmassbrist, i det här fallet, tvärtom minskas koncentrationerna av biologiskt aktiva substanser avsevärt.
- Multipel graviditet - anledning till en mer noggrann tolkning av resultaten I detta fall ökar hCG betydligt. PAPP-A-nivån kan bibehållas inom det normala intervallet. En isolerad bedömning av biokemiska markörer utan ultraljud under graviditet med tvillingar eller tripletter bör under alla omständigheter inte utföras.
- Okontrollerad diabetes mellitus leder till störningar i metaboliska processer. I slutändan kan detta leda till avvikelser från normala värden i biokemiska analyser.
Hur mycket kostar forskning?
Pass den första screeningen kan vara i en vanlig klinik. Men inte alla medicinska institutioner har en bra materiell och teknisk bas och utrustning. Ofta händer det att många biokemiska studier att utföra i det vanliga kvinnliga konsultationen helt enkelt inte kommer att fungera. Ett sådant problem är särskilt akut i bosättningar där få invånare bor.
Ultraljudsundersökning är också obligatorisk komponent i den första screeningen. I vissa fall är det bättre att genomföra en sådan undersökning om expertutrustningen. Tyvärr är inte alla medicinska institutioner utrustade med sådana anordningar. Att genomföra ultraljud på utrustningen från expertklassen krävs för gravida kvinnor med allvarliga graviditetspatologier.
Framtida mammor som lider av allvarliga sjukdomar i interna organ kan skickas till perinatalt centrum. Vanligtvis går gravida kvinnor med olika hjärtfel där.
I denna situation ökar risken att utveckla olika intrauterina defekter i sina framtida barn många gånger.
Den första screeningen kan göras på en licensierad privat klinik. Passagen av forskningskomplexet i det här fallet är som regel mycket bekvämt. Alla förbrukningsvaror ingår redan i screeningkostnaden.
Kostnaden för ett sådant komplex av diagnostik kan vara annorlunda. Det varierar också betydligt i olika städer. För framtida biokemiska analyser måste mamma betala från 1200 till 3000 rubel. Vid utbyggnad av komplexet kan kostnaden öka med 1,5-2 gånger.
Priset på en ultraljudsskärm är vanligtvis 2000-5000 rubel. Kostnaden för förfarandet beror till stor del på kvalifikationerna hos den specialist som utför studien.
Följande videorecension kommer att berätta vad som kan ses vid den första screeningen.